Schlecht heilende venöse Beingeschwüre
Schlecht heilende venöse Beingeschwüre
Dieser Artikel wird Ihnen bereitgestellt von Deximed. Mehr erfahren
Was sind venöse Beingeschwüre?
Definition
Schlecht heilende venöse Beingeschwüre sind Wunden oder Geschwüre am Unterschenkel, also unterhalb des Knies, meist im Bereich des Knöchels. Die Erkrankung wird umgangssprachlich auch als „offenes Bein“ bezeichnet. Die Ursache ist in der Regel eine Venenschwäche (venöse Insuffizienz) der Beine.
Bis zu 80 % aller Beingeschwüre werden durch eine Venenschwäche verursacht. Der Rest ist auf Typ-1- und Typ-2-Diabetes oder arterielle Erkrankungen zurückzuführen, wobei die kleinen Arterien verengt werden (arterielle Geschwüre).
Symptome
Die ersten Anzeichen sind häufig eine dünnere Haut an den Beinen und Verfärbungen. Auch Krampfadern können sichtbar sein. Das Geschwür kann spontan auftreten oder nach einer Verletzung und weist folgende typische Eigenschaften auf:
- Das Geschwür befindet sich in der Regel auf der Innenseite des unteren Drittels des Beines, oberhalb des Knöchels.
- Die Wunde nässt, ist häufig unregelmäßig begrenzt und flach.
- Sie kann mit gelblich-weißen Krusten bedeckt sein.
- Das Bein ist häufig geschwollen und fühlt sich schwer an. Unterschiedlich starke Schmerzen können auftreten.
- Wenn die Beine hochgelegt werden, nehmen die Schmerzen meist ab.
Eine akute Zunahme der Schmerzen, stärkere Rötungen um die Wunde oder vermehrtes Nässen können bedeuten, dass sich eine Wundinfektion entwickelt.
Ursachen
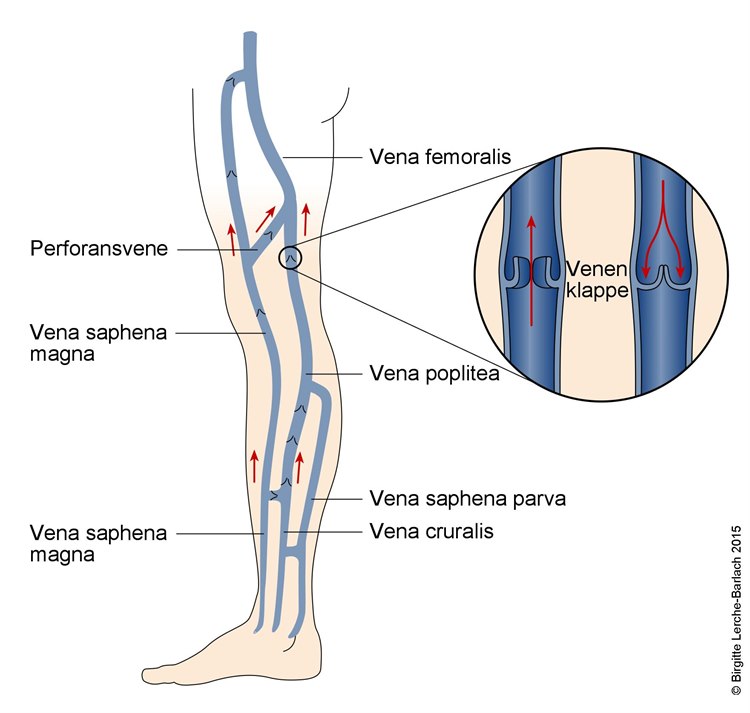
Das Venensystem der Beine besteht aus tiefen und oberflächlichen Venen, die das Blut im Bein nach oben leiten. Um sicherzustellen, dass das Blut in den Blutgefäßen nach oben strömt, sind die Venen im Unter- und Oberschenkel mit Venenklappen ausgestattet, die den Blutfluss nach oben leiten. Wenn wir die Muskeln der Beine gebrauchen, z. B. wenn wir gehen, drücken sich die Muskeln rund um die tiefen Venen zusammen und helfen, das Blut nach oben zu transportieren.
Mit der Zeit werden die Venenklappen in den Beinen schwächer. Sie sind nicht mehr in der Lage, sich zu schließen und zu verhindern, dass das Blut rückwärts (nach unten im Bein) fließt. Dabei entsteht ein höherer Druck innerhalb der Venen. Dadurch wird das Klappensystem weiter geschwächt, und es können Krampfadern auftreten. Die erhöhte Ansammlung von Blut in den Venen des Unter- und des Oberschenkels bewirkt, dass Flüssigkeit aus den Venen aus- und in das Gewebe eindringt. Füße und Beine schwellen an und die Durchblutung der Haut nimmt ab. So entsteht die Gefahr, dass sich Geschwüre bilden. Wenn dann eine Wunde auftritt, sind die Voraussetzungen für eine Heilung schlechter als normal, da die Blutversorgung beeinträchtigt ist.
Blutgerinnsel in den Beinen (tiefe Venenthrombose) und oberflächliche Venenentzündungen führen ebenfalls zu einem verminderten Blutfluss, was die Gefahr von Schwellungen und Beingeschwüren erhöht. Andere Faktoren für ein erhöhtes Risiko einer Venenschwäche und von Beingeschwüren sind hohes Alter, erbliche Veranlagung für Krampfadern, mehrfache Schwangerschaften, langes Stehen, eingeschränkte Beweglichkeit, Übergewicht, Mangelernährung, Verletzungen und bestimmte Medikamente.
Häufigkeit
- Die chronische Venenschwäche betrifft etwa 5 % der Bevölkerung, bei älteren Menschen sogar 10 %.
- Das Risiko für ein Beingeschwür liegt über das gesamte Leben hin gesehen bei 1–2 %.
Untersuchungen
- Aussehen und Lokalisation der Geschwüre sind typisch.
- Im ärztlichen Gespräch werden Vorerkrankungen erfragt. Häufig trat zuvor ein Blutgerinnsel im Bein auf, oder es besteht bereits seit längerem eine Venenschwäche.
- Das betroffene Bein wird untersucht. Das Geschwür muss von arteriellen Geschwüren abgegrenzt werden, die sich in der Regel unterhalb des Knöchels befinden.
- Die Fußpulse werden ertastet, um eine periphere arterielle Verschlusskrankheit auszuschließen.
- Bei Verdacht auf eine akute Infektion werden die Entzündungswerte im Blut bestimmt und ein Abstrich aus der Wunde entnommen.
Behandlung
Die wichtigsten Grundlagen bei der Behandlung von venösen Beingeschwüren sind:
- Kompressionsverbände anlegen.
- Beweglichkeit und Bewegung verbessern.
- Beine hochlegen.
- Übergewicht verringern.
- Sich ausgewogen und gesund ernähren.
- Angemessene Wundversorgung
- Hauttransplantation bei ausgewählten Patient*innen
Kompressionsbehandlung
- Damit das Blut besser aus den Unterschenkeln transportiert wird, werden sog. Kompressionsverbände verwendet. Der Druck im Inneren der Blutgefäße nimmt ab, und die Schwellungen in den Beinen gehen zurück. Dies verhindert eine Geschwürbildung, und bereits vorhandene Wunden heilen besser.
- Ein Kompressionsverband ist schwierig selbst richtig anzubringen, meistens wird dazu Hilfe benötigt. Sitzt er zu lose, wird der Blutfluss nicht verbessert. Sitzt er zu stramm, kann er sich unangenehm und schmerzhaft anfühlen. Unsachgemäßes Bandagieren kann Druckgeschwüre verursachen.
- Es gibt verschiedene Arten von Kompressionsverbänden, die individuell ausgewählt werden. Nach 1–2 Wochen sollte zu einem speziellen Kompressionsstrumpf für venöse Beingeschwüre gewechselt werden.
Wundbehandlung
Wundreinigung
- Bei jedem Verbandswechsel sollte die Wunde gereinigt werden, z. B. mit einer feuchten Kompresse, einem sterilen Instrument oder steriler wirkstofffreier Wundspüllösung.
- Wenn das abgestorbene Gewebe durch die mechanische Wundreinigung nicht ausreichend entfernt werden kann, kann es chirurgisch abgetragen werden.
- Zuvor können ggf. Schmerzmittel gegeben werden.
- Bei Anzeichen einer Infektion können antiseptische Lösungen eingesetzt werden.
Wundversorgung und Wundverband
- In der modernen Wundbehandlung werden verschiedene Arten von Wundauflagen verwendet. Diese sollen ein feuchtes Wundmilieu erhalten und die Wunde vor Verunreinigung, bakterieller Besiedlung und traumatischen Einflüssen schützen.
- Die passende Wundauflage wird individuell ausgewählt.
- Die Häufigkeit der Verbandswechsel richtet sich nach der Wunde und den Bedürfnissen der Patient*innen. Wundauflagen sollen gewechselt werden, wenn sie keine Flüssigkeit mehr absorbieren und zu lecken anfangen.
- Die Haut am Wundrand wird zusätzlich geschützt, z. B. mit speziellen Verbänden oder durch Eincremen mit Zinksalbe.
Medikamente
- Eine akute Infektion (Wundrose oder Phlegmone) wird mit Antibiotika zum Einnehmen behandelt.
- Schmerzen können mit Schmerzmitteln gelindert werden.
Operative Therapie
- Die zugrunde liegende Venenerkrankung kann mit verschiedenen chirurgischen Verfahren behandelt werden.
- In bestimmten Fällen können Hauttransplantationen erwogen werden, z. B. bei sehr großen Geschwüren, bei denen andere Maßnahmen nicht zur Abheilung geführt haben.
Autorin
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Quellen
Literatur
Dieser Artikel basiert auf dem Fachartikel Ulcus cruris venosum. Nachfolgend finden Sie die Literaturliste aus diesem Dokument.
- Lohnstein M, Eras J, Hammerbacher C. Der Prüfungsguide Allgemeinmedizin - 4. Auflage. Augsburg: Wißner-Verlag, 2022.
- Deutsche Gesellschaft für Phlebologie und Lymphologie e.V. S2K-Leitlinie Diagnostik und Therapie des Ulcus cruris venosum. Registernummer 037 - 009, Stand 2024. register.awmf.org
- Lurie F, Passman M, Meisner M, et al. The 2020 update of the CEAP classification system and reporting standards. J Vasc Surg Venous Lymphat Disord. 2020;8(3):342–52. pubmed.ncbi.nlm.nih.gov
- Engelberger R, Kern P, Ney B, et al. Chronisch-venöse Insuffizienz. Swiss Medical Forum 2016; 16: 337-343. medicalforum.ch
- Heyer K, Herberger K, Protz K, et al. Epidemiology of chronic wounds in Germany: analysis of statutory health insurance data. Wound Repair Regen. 2016;24(2):434–42. pubmed.ncbi.nlm.nih.gov
- Mills JL, Armstrong DG. Chronic venous insufficiency. BMJ Best practice, Last updated: 22 Jun 2023, letzter Zugriff 30.09.2023. bestpractice.bmj.com
- Dissemond J. Erfurt-Berge C.Deutsche Dermatologische Gesellschaft . Systemische Therapien des Ulcus cruris. 2018 onlinelibrary.wiley.com
- Gabriel A. Vascular ulcers. Medscape, last updated Aug 17, 2021, letzter Zugriff 20.9.23. emedicine.medscape.com
- Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen, Robert Koch-Institut . Definitionen nosokomialer Infektionen für die Surveillance im Krankenhaus-Infektions- Surveillance-System (KISS-Definitionen), Berlin 2017 www.nrz-hygiene.de
- Deutsche Gesellschaft für Wundheilung und Wundbehandlung e. V. S3-Leitlinie Lokaltherapie schwerheilender und/oder chronischer Wunden aufgrund von peripherer arterieller Verschlusskrankheit, Diabetes Mellitus oder chronischer venöser Insuffizienz. AWMF-Leitlinie Nr. 091-001, Stand 2023. register.awmf.org
- Simon DA, Dix FP, McCollum CN. Management of veous leg ulcers. BMJ 2004; 328: 1358-62. www.ncbi.nlm.nih.gov
- Raju S, Neglén P. Clinical practice. Chronic venous insufficiency and varicose veins. N Engl J Med 2009; 360: 2319-27. New England Journal of Medicine
- Deutsche Gesellschaft für Phlebologie. S2k-Leitlinie Medizinische Kompressionstherapie der Extremitäten mit Medizinischem Kompressionsstrumpf (MKS), Phlebologischem Kompressionsverband (PKV) und Medizinischen adaptiven Kompressionssystemen (MAK). AWMF-Leitlinie Nr. 037-005, Stand 2018. register.awmf.org
- Wilcox JR, Carter MJ, Covington S. Frequency of debridements and time to heal: a retrospective cohort study of 312 744 wounds. JAMA Dermatol. 2013;149(9):1050–8. pubmed.ncbi.nlm.nih.gov
- Rüttermann M, Maier-Hasselmann A, Nink-Grebe B, Burckhardt M. Clinical Practice Guideline. Local treatment of chronic wounds in patients with peripheral vascular disease, chronic venous insufficiency and diabetes. Dtsch Arztebl Int 2013. www.aerzteblatt.de
- Han G, Ceilley R. Chronic Wound Healing: A Review of Current Management and Treatments. Adv Ther. 2017; 34(3): 599–610. www.ncbi.nlm.nih.gov
- Stozek S, Markus PM. Wunde und Wundmanagement. In: Becker, H, Markus PM. Allgemein- und Viszeralchirurgie I, Elsevier Urban und Fischer Verlag, München, 2015.
- Armstron DG, Mer AJ. Basic principles of wound management. UpToDate, last updated: Jun 09, 2022. www.uptodate.com
- Vermeulen H, van Hattem JM, Storm-Versloot MN, Ubbink DT. Topical silver for treating infected wounds. Cochrane Database Syst Rev. 2007. www.cochranelibrary.com
- Gesellschaft Deutschsprachiger Lymphologen (GDL). Diagnostik und Therapie der Lymphödeme. AWMF-Leitlinie Nr. 058-001. S2k, Stand 2017. (abgelaufen) register.awmf.org
- O'Meara S, Al-Kurdi D, Ologun Y, et al. Antibiotics and antiseptics for venous leg ulcers. Cochrane Database Syst Rev. 2014. 10;1:CD003557. doi: 10.1002/14651858.CD003557.pub5 DOI
- Gohel MS, Heatley F, Liu X, et al. A randomized trial of early endovenous ablation in venous ulceration. N Engl J Med. 2018;378(22):2105–14. pubmed.ncbi.nlm.nih.gov
- Deutsche Dermatologische Gesellschaft. S1-Leitlinie Stationäre dermatologische Rehabilitation. AWMF-Leitlinie Nr. 013-083, Stand 2020. register.awmf.org
- Raffetto JD, Ligi D, Maniscalco R, et al. Why venous leg ulcers have difficulty healing: overview on pathophysiology, clinical consequences, and treatment. J Clin Med. 2020;10(1):29. pubmed.ncbi.nlm.nih.gov
- Abbade LP, Lastória S. Venous ulcer: epidemiology, physiopathology, diagnosis and treatment. Int J Dermatol 2005; 44: 449-56. PubMed
- Nelson EA, Bell-Syer SEM. Compression for preventing recurrence of venous ulcers. Cochrane Database of Systematic Reviews 2014, Issue 9. Art. No.: CD002303. DOI: 10.1002/14651858.CD002303.pub3. DOI
- Mosti G, Cavezzi A, Massimetti G, et al. Recalcitrant venous leg ulcers may heal by outpatient treatment of venous disease even in the presence of concomitant arterial occlusive disease. Eur J Vasc Endovasc Surg. 2016;52(3):385–91. pubmed.ncbi.nlm.nih.gov
Dieser Artikel wird Ihnen bereitgestellt von Deximed.
Lesen Sie hier den vollständigen Originalartikel.
Die Inhalte auf team-praxis.de stellen keine Empfehlung bzw. Bewerbung der beschriebenen Methoden, Behandlungen oder Arzneimittel dar. Sie ersetzen nicht die fachliche Beratung durch eine*n Ärzt*in oder Apotheker*in und dürfen nicht als Grundlage für eine eigenständige Diagnose und Behandlung verwendet werden. Konsultieren Sie bei gesundheitlichen Fragen oder Beschwerden immer Ihre Ärztin oder Ihren Arzt!
Lesen Sie dazu mehr in unseren Haftungshinweisen.