Arterielle Unterschenkel- oder Fußgeschwüre
Arterielle Unterschenkel- oder Fußgeschwüre
Dieser Artikel wird Ihnen bereitgestellt von Deximed. Mehr erfahren
Was sind arterielle Unterschenkelgeschwüre?
Definition
Als Arterien werden die Blutgefäße bezeichnet, die sauerstoffreiches Blut in den Körper führen. Arterielle Geschwüre sind eine Folge von unzureichender Blutversorgung, die Sauerstoffmangel (Ischämie) der Haut und des darunterliegenden Gewebes verursacht. Die häufigste zugrunde liegende Ursache ist eine Arterienverkalkung (Arteriosklerose) in den Arterien des Oberschenkels, Unterschenkels und/oder des Fußes. Die sog. periphere arterielle Verschlusskrankheit (pAVK) kann Symptome wie Schmerzen beim Gehen (Claudicatio intermittens), Ruheschmerz und Geschwürbildung verursachen.
Die meisten Geschwüre unterhalb des Knies sind einer Venenschwäche geschuldet, d. h. es kommt zu Veränderungen in den Blutgefäßen, die sauerstoffarmes Blut zurück zum Herzen und zur Lunge führen. Venöse Geschwüre bilden bis zu 80 % der Geschwüre am Unterschenkel, arterielle Geschwüre etwa 15 %.
Symptome
Arterielle Unterschenkelgeschwüre sind oft schmerzhaft, und die Schmerzen nehmen mit zunehmendem Grad des lokalen Sauerstoffmangels zu. Der Schmerz nimmt also zu, wenn die Beine angehoben werden, und er lässt nach, wenn die Füße nach unten hängen. Einige Betroffene mit ausgeprägten Ruheschmerzen schlafen in einem Sessel sitzend mit den Füßen nach unten.
Ein arterielles Geschwür ist in der Regel am Fuß oder im unteren Drittel des Unterschenkels lokalisiert. Am Fuß befindet es sich meist über den Zehengelenken oder unter der Ferse. Am Unterschenkel sind die Geschwüre meist vorn am Schienbein lokalisiert, oder sie befinden sich über einem der Fußknöchel. Arterielle Geschwüre sind oft gut abgegrenzt, sie sehen aus wie „ausgestanzt“ und sind relativ tief. Der Boden eines solchen Geschwürs blutet normalerweise nicht. Die Oberfläche ist gelblich, bräunlich, grau oder schwarz. Bei einer rein arteriellen Ursache ist die Haut kalt, blass und trocken und das Bein ist nicht geschwollen.
Ursachen
Ursache für arterielle Geschwüre ist in der Regel eine periphere arterielle Verschlusskrankheit (pAVK), die zu einer verminderten Durchblutung der Haut am Unterschenkel führt. Risikofaktoren für das Entstehen einer pAVK sind Rauchen, Diabetes, Bluthochdruck und hohe Blutfettwerte.
Mit zunehmendem Alter wird die Haut empfindlicher und Wunden heilen schlechter. Auch eine schlechte Haut- und Fußpflege kann die Bildung von Geschwüren begünstigen.
Arterielle Geschwüre treten vor allem unterhalb des Knöchels auf, z. T. weil die verminderte Durchblutung ihre größten Auswirkungen am untersten Ende der Beine hat. Typischerweise befinden sie sich an der Ferse, den Zehenspitzen, zwischen den Zehen und ansonsten dort, wo Vorsprünge erhöhten lokalen Druck oder Reibung an Schuhen und dergleichen verursachen (z. B. Knöchel).
Häufigkeit
Chronische Beingeschwüre treten in Deutschland bei 0,5–1 % der Bevölkerung auf. Die Häufigkeit steigt mit dem Alter an, besonders ab dem 65.–70. Lebensjahr. Männer sind etwas häufiger betroffen als Frauen.
Untersuchungen
- Die Diagnose ist in der Regel aufgrund der Symptome und der ärztlichen Untersuchung einfach zu stellen.
- Die Haut wird begutachtet und der Puls an verschiedenen Stellen der Beine gemessen. Häufig kann der Puls nicht ertastet werden.
- Beim Anheben der Beine treten häufig Schmerzen auf und die Haut wird blass. Wenn der Fuß hingegen nach unten hängt, wird er langsam rot.
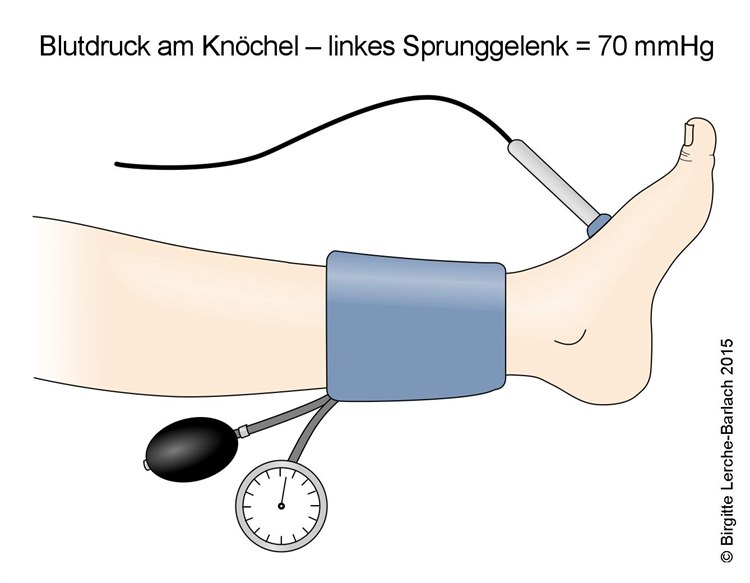
- Zur Bestätigung der Diagnose wird der Blutdruck am Oberarm und am Knöchel mittels einer einfachen Ultraschallvorrichtung gemessen. Wenn der Blutdruck am Knöchel deutlich niedriger als am Arm ist, bestätigt dies, dass die Durchblutung des Fußes herabgesetzt ist.
- Zur Vorbereitung einer eventuellen gefäßchirurgischen Behandlung werden weitere Untersuchungen, z. B. Ultraschall oder Angiografie, durchgeführt.
Behandlung
- Das Ziel der Behandlung ist, die Heilung der Wunde sicherzustellen sowie neuen Geschwüren oder Komplikationen des Geschwürs vorzubeugen. Dazu soll die Durchblutung verbessert und die Grunderkrankung behandelt werden.
- Begleitend ist eine angemessene Schmerztherapie wichtig.
- Insbesondere ältere Patient*innen bedürfen der Versorgung durch ein Netzwerk von Hausärzt*innen, Spezialist*innen und Pflegediensten.
- Bei einer Infektion oder starken Schmerzen kann eine Behandlung im Krankenhaus erforderlich sein.
Behandlung der Grunderkrankung
- Weitere Informationen zur Behandlung der peripheren arteriellen Verschlusskrankheit (pAVK) finden Sie im entsprechende Artikel.
- Zugrunde liegende Erkrankungen und Risikofaktoren sollten behandelt werden.
- Blutverdünnende Medikamente wie ASS oder Clopidogrel zur Behandlung der zugrunde liegenden Durchblutungsstörung können dazu beitragen, eine Verschlechterung zu verhindern und einem vollständigen Verschluss eines Blutgefäßes (Infarkt) vorzubeugen.
- Bei starken Beschwerden kann ein operativer Eingriff erwogen werden. Verschiedene Verfahren zur Weitung der verengten Stellen der Blutgefäße mit einem Ballonkatheter, dem Einsetzen von Stents, dem Anlegen eines Bypasses oder einer Gefäßprothese können in einigen Fällen die Beschwerden lindern.
Wundbehandlung
Wundreinigung
- Bei jedem Verbandswechsel sollte die Wunde gereinigt werden, z. B. mit einer sterilen Mullkompresse und steriler, wirkstofffreier Wundspüllösung.
- Bei Anzeichen einer Wundinfektion können antiseptische Lösungen eingesetzt werden.
- Wenn das abgestorbene Gewebe durch die mechanische Wundreinigung nicht ausreichend entfernt werden kann, kann es chirurgisch abgetragen werden.
Wundauflagen
- Die Wunde wird bis zur vollständigen Heilung abgedeckt.
- Spezielle Wundauflagen erhalten ein feuchtes Wundmilieu und beschleunigen so die Heilung.
- Der Wundverband soll regelmäßig gewechselt werden.
Autorin
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Quellen
Literatur
Dieser Artikel basiert auf dem Fachartikel Ulcus cruris arteriosum. Nachfolgend finden Sie die Literaturliste aus diesem Dokument.
- Duschek N, Trautinger F. Ulcus cruris beim alten Patienten. Z Gerontol Geriat 2019; 52: 377-390. doi:10.1007/s00391-019-01567-7 DOI
- Dissemond J. Differenzialdiagnose des chronischen Ulcus cruris. Gefässchirurgie 2017; 22: 505-514. doi:10.1007/s00772-017-0321-4 DOI
- Augustin M, Mayer G, Wild T. Herausforderungen der alternden Haut Versorgung und Therapie am Beispiel des Ulcus cruris. Hautarzt 2016; 67: 160-168. doi:10.1007/s00105-015-3756-0 DOI
- Diener H, Debus E, Herberger S, et al. Versorgungssituation gefäßmedizinischer Wunden in Deutschland. Gefässchirurgie 2017; 22: 548-557. doi:10.1007/s00772-017-0326-z DOI
- Körber A, Jockenhöfer F, Sondermann W, et al. Erstmanifestation eines Ulcus cruris - Analyse der Daten von 1000 Patienten. Hautarzt 2017; 68: 483-491. doi:10.1007/s00105-017-3950-3 DOI
- Fink M. Das arterielle Ulcus cruris – Diagnostik und Therapie. Wiener klinisches Magazin 2010; 6: 28-32. doi:10.1007/s00740-010-0313-4 DOI
- Dissemond J. Chronisches Ulcus cruris. Hautarzt 2017; 68: 614-620. doi:10.1007/s00105-017-4010-8 DOI
- Gabriel A. Vascular ulcers. Medscape, last updated Aug 17, 2021. Zugriff 13.04.22. emedicine.medscape.com
- Rümenapf G, Morbach S, Rother U, et al. Diabetisches Fußsyndrom – Teil1: Definition, Pathophysiologie, Diagnostik und Klassifikation. Chirurg 2021; 92: 81-94. doi:10.1007/s00104-020-01301-9 DOI
- Wollina U, Unger L, Stelzner C, et al. Ulcus cruris. Internist 2013; 54: 1323–1329. doi:10.1007/s00108-013-3342-4 DOI
- Deutsche Gesellschaft für Angiologie – Gesellschaft für Gefäßmedizin. Diagnostik, Therapie und Nachsorge der peripheren arteriellen Verschlusskrankheit. AWMF-Leitlinie Nr. 065–003, Stand 2024. register.awmf.org
- Society for Vascular Surgery (SVS). Society for Vascular Surgery Launches Mobile Apps for Staging of Chronic Limb-Threatening Ischemia. Nov 16, 2020. Zugriff 07.12.24. vascular.org
- Rüttermann M, Maier-Hasselmann A, Nink-Grebe B, Burckhardt M: Clinical Practice Guideline: Local treatment of chronic wounds in patients with peripheral vascular disease, chronic venous insufficiency and diabetes. Dtsch Arztebl Int 2013; 110(3): 25–31. www.aerzteblatt.de
- Deutsche Gesellschaft für Wundheilung und Wundbehandlung. S3-Leitlinie Lokaltherapie schwerheilender und/oder chronischer Wunden aufgrund von peripherer arterieller Verschlusskrankheit, Diabetes Mellitus oder chronischer venöser Insuffizienz. AWMF-Leitlinie Nr. 091-001, Stand 2023. register.awmf.org
- Karrer S. Für jede Wunde die richtige Auflage. MMW - Fortschritte der Medizin 2010; 21: 81-87. doi:10.1007/BF03366649 DOI
- Baczako A, Fischer T. Das können Sie als Hausarzt tun - Chronische Wunden richtig behandeln. MMW - Fortschritte der Medizin 2019; 5: 48-53. doi:10.1007/s15006-019-0006-x DOI
- Dissemond J, Protz K, Erfurt-Berge K, et al. Wundbehandlung ohne kurative Zielsetzung: Ein Positionspapier der Initiative Chronische Wunden (ICW)e.V.. Hautarzt 2022; 73: 550-555. doi:10.1007/s00105-022-04973-y DOI
- Deutsche Gesellschaft für Wundheilung und Wundbehandlung. Lokaltherapie schwerheilender und/oder chronischer Wunden aufgrund von peripherer arterieller Verschlusskrankheit, Diabetes Mellitus oder chronischer venöser Insuffizienz. AWMF-Leitlinie Nr. 091-001. S3, Stand 2023. register.awmf.org
- Schlager J, Guertler A, Bauer K, et al. Wundversorgung in der Hausarztpraxis. CME 2020; 17: 59-73. doi:10.1007/s11298-020-8000-2 DOI
- Läuchli S, Bayard I, Hafner J, et al. Unterschiedliche Abheilungsdauer und Häufigkeit der Hospitalisation bei Ulcus cruris verschiedener Ursachen. Hautarzt 2013; 64: 917–922. doi:10.1007/s00105-013-2671-5 DOI
Dieser Artikel wird Ihnen bereitgestellt von Deximed.
Lesen Sie hier den vollständigen Originalartikel.
Die Inhalte auf team-praxis.de stellen keine Empfehlung bzw. Bewerbung der beschriebenen Methoden, Behandlungen oder Arzneimittel dar. Sie ersetzen nicht die fachliche Beratung durch eine*n Ärzt*in oder Apotheker*in und dürfen nicht als Grundlage für eine eigenständige Diagnose und Behandlung verwendet werden. Konsultieren Sie bei gesundheitlichen Fragen oder Beschwerden immer Ihre Ärztin oder Ihren Arzt!
Lesen Sie dazu mehr in unseren Haftungshinweisen.