Chronische koronare Herzerkrankung
Chronische koronare Herzerkrankung
Dieser Artikel wird Ihnen bereitgestellt von Deximed. Mehr erfahren
Was ist die chronische koronare Herzerkrankung?
- Patienteninformation.de: KHK – Lebensweise und Medikamente: Information in Leichter Sprache
- Patienteninformation.de: KHK – Notfall: Information in Leichter Sprache
Definition
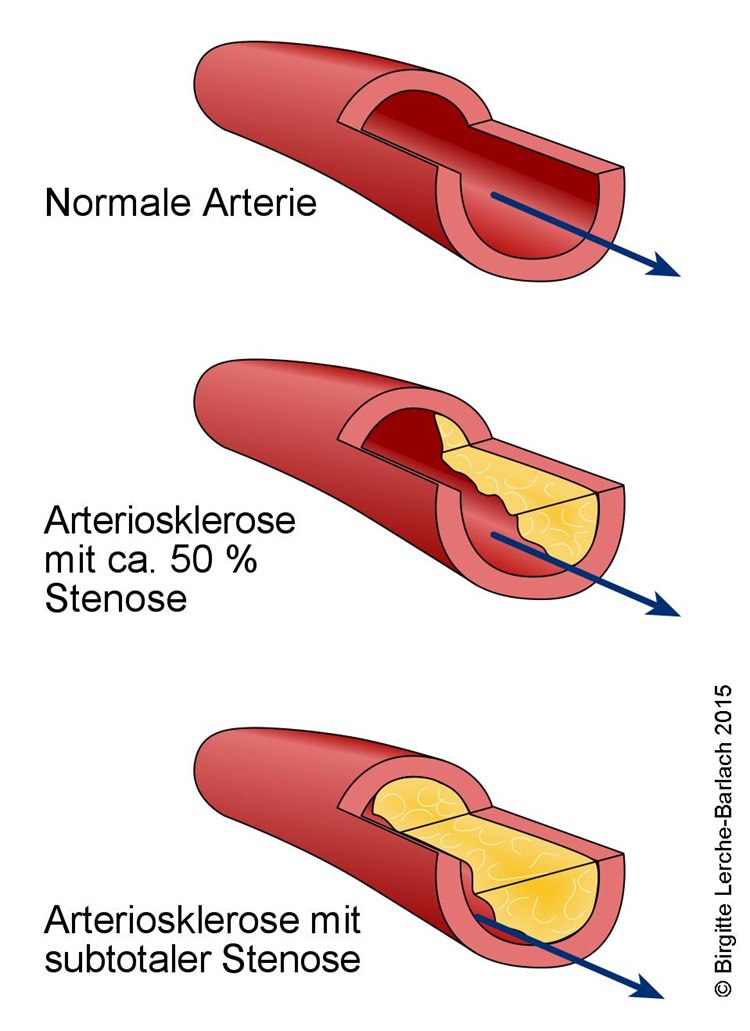
Bei der koronaren Herzerkrankung (KHK) sind die Herzkranzgefäße durch Fett- und Kalkablagerungen verengt. Die Erkrankung verläuft chronisch, wobei unterschiedlich lange Phasen mit geringen Beschwerden mit instabilen Phasen wechseln können. Sie wird daher auch als chronisches Koronarsyndrom bezeichnet.
Angina pectoris, wörtlich übersetzt „Brustenge“, ist ein Anfall von Brustschmerzen, der durch unzureichende Durchblutung des Herzmuskels verursacht wird. Ein Anfall wird meist durch körperliche Anstrengungen oder starke Aufregung ausgelöst und verschwindet nach einigen Minuten Ruhe. Bei weiterem Fortschreiten der zugrunde liegenden Erkrankung treten Angina-pectoris-Anfälle zunehmend auch bei geringeren Belastungen oder sogar in Ruhe auf. Man spricht dann von einer instabilen Angina pectoris. In diesem Fall sollte eine sofortige Krankenhauseinweisung erfolgen.
Symptome
Die Schmerzen bei Angina pectoris werden meist als Druck oder einschnürendes Gefühl im Brustkorb beschrieben, gelegentlich auch als Brennen. Sie können nach allen Seiten hin ausstrahlen, z. B. in Schultern, Arme, Kiefer, Rücken und Oberbauch. Die Anfälle dauern in der Regel weniger als 10 Minuten an. Sie treten häufig nach Belastungen, bei Kälte, nach umfangreichen Mahlzeiten oder morgens nach dem Aufwachen auf.
Die koronare Herzerkrankung kann sich zudem durch Atemnot bei körperlicher Belastung zeigen. Gelegentlich treten auch Übelkeit, Schwächegefühl, Angst, Herzklopfen und Schwindel auf.
Ursachen
Das Herz ist ein starker Muskel, der das Blut durch den Körper pumpt. Da dieser Muskel ununterbrochen arbeitet, benötigt er eine kontinuierliche Zufuhr von Sauerstoff und Nährstoffen. Diese Versorgung wird durch das Blut gewährleistet, das durch die Herzkranzgefäße (Koronararterien) zum Herzmuskel gelangt.
Angina pectoris wird durch eine Unterversorgung des Herzmuskels mit Sauerstoff verursacht. Bei körperlichen und emotionalen Anstrengungen arbeitet das Herz stärker und benötigt somit mehr Sauerstoff als in Ruhe. Die häufigste Ursache für die unzureichende Sauerstoffversorgung des Herzmuskels ist die Verengung der Herzkranzgefäße durch Arterienverkalkung (Arteriosklerose), auch koronare Herzkrankheit (KHK) genannt.
Es gibt mehrere Faktoren, die das Risiko erhöhen, an koronarer Herzkrankheit zu erkranken:
- Bluthochdruck
- Fettstoffwechselstörung mit erhöhten Blutfettwerten
- Rauchen
- Diabetes Typ 1 und Typ 2
- mangelnde Bewegung
- Übergewicht
- genetische Veranlagung
- psychosoziale Belastung
- hohes Alter
- männliches Geschlecht
Häufigkeit
Die koronare Herzerkrankung ist die häufigste Todesursache in Deutschland. Im Alter zwischen 40 und 79 Jahren sind 8 % der Bevölkerung von der Erkrankung betroffen, Männer doppelt so häufig wie Frauen.
Untersuchungen
- Entscheidend für die Diagnose ist die Krankengeschichte. Dazu sollen Sie Ihre Beschwerden und den Verlauf der Anfälle genau beschreiben. Auch Vorerkrankungen, psychische Belastungen und weitere Risikofaktoren werden erfasst.
- Anhand von Alter, Vorerkrankungen und Art der Beschwerden lässt sich die Wahrscheinlichkeit für eine koronare Herzerkrankung abschätzen.
- Bei der körperlichen Untersuchung werden Puls und Blutdruck gemessen sowie Herz und Lunge abgehört.
- In einer Blutuntersuchung werden u. a. Blutzucker und Blutfettwerte bestimmt.
- Außerdem wird in der Regel die elektrische Aktivität des Herzens mit einem Elektrokardiogramm (EKG) aufgezeichnet, da dieses Hinweise auf eine Schädigung des Herzmuskels liefern kann. In den meisten Fällen reicht es aus, ein Ruhe-EKG zu erstellen. Die Untersuchung kann aber auch bei körperlicher Aktivität als sog. Belastungs-EKG durchgeführt werden.
- Zusätzlich wird häufig eine Ultraschalluntersuchung des Herzens (Echokardiografie) durchgeführt, um andere Herzerkrankungen auszuschließen.
- Mit einer speziellen Computertomografie (Kardio-CT) lassen sich Engstellen in den Herzkranzgefäßen feststellen. Die Untersuchung wird seit 2024 von den gesetzlichen Krankenkassen übernommen.
- Bei Unklarheit oder um das Ausmaß der Grunderkrankung besser abzuschätzen, können weitere bildgebende Verfahren wie eine nuklearmedizinische Untersuchung (Myokard-Szintigrafie), eine Ultraschalluntersuchung bei körperlicher Anstrengung (Belastungsechokardiografie) oder Magnetresonanztomografie (MRT) angewandt werden. Jedoch werden nicht alle Untersuchungen von den gesetzlichen Krankenkassen bezahlt.
- Eine Herzkatheteruntersuchung (Koronarangiografie) ist zunächst nicht erforderlich. Eine solche Untersuchung soll ggf. vor einer Operation stattfinden.
Behandlung
- Ziel der Behandlung ist, die Beschwerden zu vermindern, die Lebensqualität zu verbessern und die Belastbarkeit zu erhalten.
- Außerdem soll einer Herzschwäche und einem Herzinfarkt vorgebeugt werden. Bei einem Herzinfarkt wird ein Blutgefäß komplett verschlossen, wodurch ein Teil des Herzmuskels abstirbt.
- Auch begleitende Erkrankungen und psychische Beschwerden sollen angemessen behandelt werden.
- In einem ausführlichen Arztgespräch werden Ihnen die verschiedenen Behandlungsmöglichkeiten erklärt.
Medikamente
Unterschieden werden Medikamente, die kurzfristig bei einem Angina-pectoris-Anfall zum Einsatz kommen, und solche, die vorbeugend eingesetzt werden.
- Nitroglyzerin-Tabletten und -Mundspray erweitern schnell die Blutgefäße und lindern so die Schmerzen innerhalb weniger Minuten, sie verhindern aber nicht ein Fortschreiten der Grunderkrankung. Sie können auch vorbeugend eingesetzt werden unmittelbar vor körperlichen oder seelischen Belastungen. Einige Patient*innen berichten über Kopfschmerzen, die als Nebenwirkung auftreten.
- Betablocker werden vorbeugend eingesetzt. Sie verringern den Puls und den Blutdruck und senken so den Bedarf der Herzmuskulatur an Sauerstoff. Als Alternative zu Betablockern werden sog. Kalziumkanalblocker verwendet.
- Die lebenslange Einnahme von Acetylsalicylsäure (ASS) wird allen Patient*innen mit koronarer Herzerkrankung empfohlen. In der verwendeten niedrigen Dosierung verhindert es die Bildung von Blutgerinnseln im Gefäß und verursacht nur selten Nebenwirkungen. Alternativ oder zusätzlich zu ASS wird in bestimmten Fällen Clopidogrel eingesetzt.
- Außerdem werden den meisten Patient*innen Cholesterin-senkende Statine empfohlen. Diese verringern das Risiko eines Herzinfarkts, indem sie das Fortschreiten der Arterienverkalkung bremsen.
Operation
- Bei ausgeprägten Beschwerden, die durch Medikamente nicht ausreichend gelindert werden können, kann durch eine Operation die Durchblutung des Herzens verbessert werden. Die Wahl des Verfahrens richtet sich u. a. nach dem Ausmaß der Erkrankung.
- Im Anschluss an die Operation werden Medikamente verschrieben, die die Blutgerinnung hemmen.
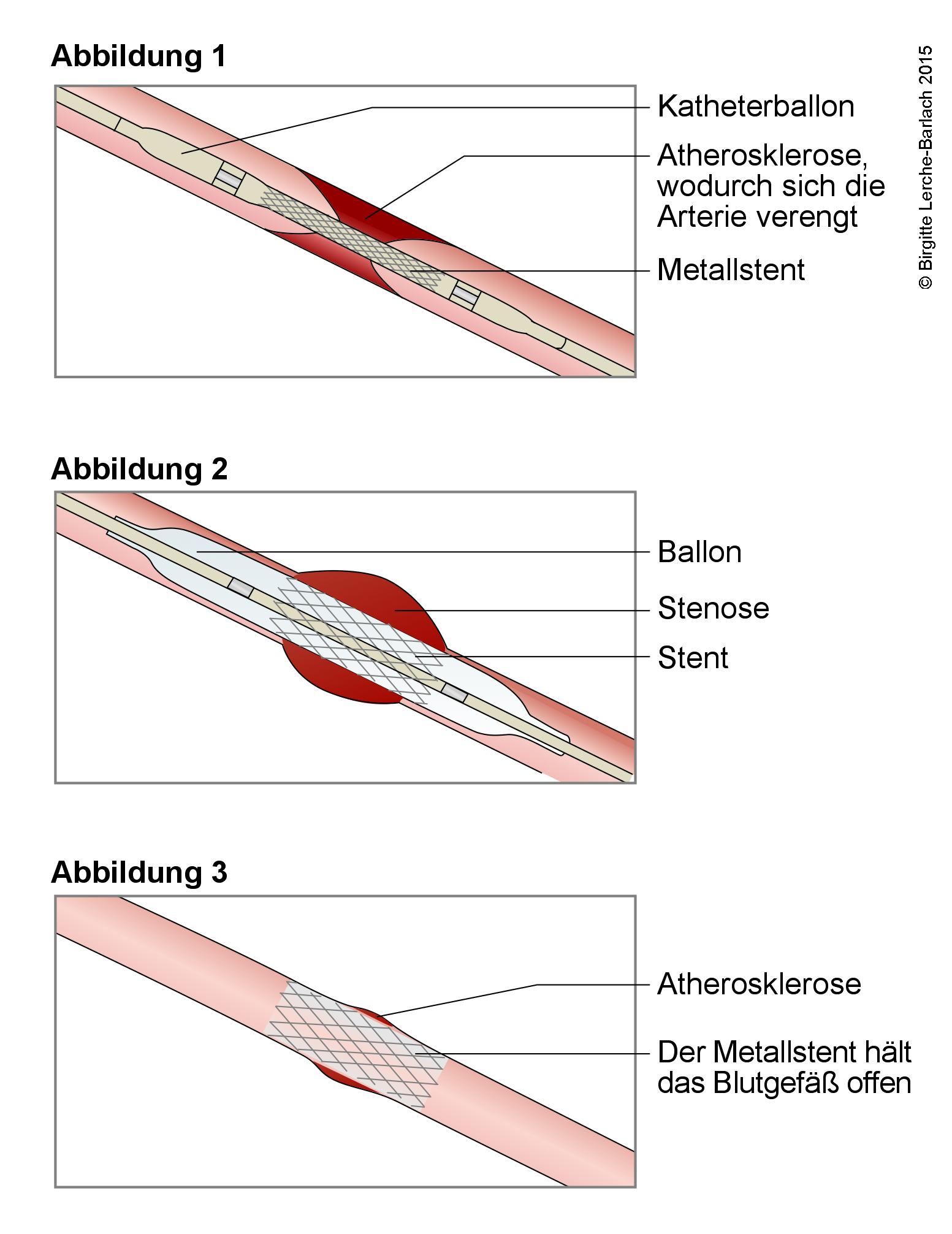
- Bei der Stentangioplastie führt man einen dünnen Kunststoffschlauch (Katheter) in ein Blutgefäß der Leiste oder des Handgelenks ein. Dieser wird bis zu den Herzkranzgefäßen vorgeschoben. Das verengte Blutgefäß wird durch Aufblasen eines Ballons geweitet. Meist setzt man auch ein Röhrchen aus Drahtgeflecht, den sog. Stent in das Gefäß ein, um es dauerhaft offenzuhalten. Eine Stentangioplastie erfolgt mit lokaler Betäubung an der Einstichstelle, während die Person bei Bewusstsein ist.
- Beim sog. Koronararterien-Bypass (engl. bypass = Umleitung, Umgehung) wird ein Blutgefäß aus dem Bein oder Brustkorb zum Herzen verpflanzt, um die Engstelle des Herzkranzgefäßes zu überbrücken. Der Koronararterien-Bypass ist ein großer Eingriff unter Narkose, bei dem der Brustkorb geöffnet wird. Das Herz wird während der Operation in der Regel in einen künstlichen Stillstand versetzt und seine Funktion währenddessen durch eine Herz-Lungen-Maschine übernommen.
Autorin
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Quellen
Literatur
Dieser Artikel basiert auf dem Fachartikel Chronisches Koronarsyndrom (stabile KHK). Nachfolgend finden Sie die Literaturliste aus diesem Dokument.
- Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). S3-Leitlinie Nationale VersorgungsLeitlinie Chronische KHK. AWMF-Leitlinie Nr. nvl-004, Stand 2024. register.awmf.org
- Schüpke S. Chronisches und akutes Koronarsyndrom. Cardiovasc 2020; 20: 30-35. doi:10.1007/s15027-020-0416-9 DOI
- European Society of Cardiology. Guidelines for the management of chronic coronary syndromes. Stand 2024. www.escardio.org
- Fox K, Metra M, Morais J, et al. The myth of ‘stable’ coronary artery disease. Nat Rev Cardiol 2020; 17: 9-21. doi:10.1038/s41569-019-0233-y DOI
- Jurisch D, Laufs U. Chronisches Koronarsyndrom - Neuklassifikation der stabilen koronaren Herzkrankheit. Internist 2021; 62: 47-57. doi:10.1007/s00108-020-00910-0 DOI
- Dürschmied D, Bode C, von zur Mühlen C. Chronisches Koronarsyndrom: Neudefinition der „stabilen“ koronaren Herzerkrankung. Dtsch Arztebl 2019; 116: 12-16. www.aerzteblatt.de
- Deutsche Herzstiftung. Deutscher Herzbericht 2024. epaper.herzstiftung.de
- RKI: Gesundheit in Deutschland (2015). www.rki.de
- Gößwald A, Schienkiewitz A, Nowossadeck E, et al. Prävalenz von Herzinfarkt und koronarer Herzkrankheit bei Erwachsenen im Alter von 40 bis 79 Jahren in Deutschland. Bundesgesundheitsbl 2013; 56: 650-655. doi:10.1007/s00103-013-1666-9 DOI
- Wiesemann A. Die KHK-Problematik in der Praxis. Der Hausarzt 2012; 4: 45-47. www.klinikum.uni-heidelberg.de
- Maibaum T. Kann die Orbita-2-Studie helfen, dass Deutschland Weltmeister bei Herzkathetern bleibt? Z Allg Med 2024; 100: 179-180. doi:10.1007/s44266-024-00188-7 DOI
- Gemeinsamer Bundesausschuss. Neue ambulante Leistung: Bildgebendes Verfahren zum Abklären von koronarer Herzkrankheit. Pressemitteilung 18.01.24. www.g-ba.de
- Libby P, Theroux P. Pathophysiology of Coronary Artery Disease. Circulation 2005; 111: 3481-3488. doi:10.1161/CIRCULATIONAHA.105.537878 DOI
- Weber C, Noels H. Atherosclerosis: current pathogenesis and therapeutic options. Nature Medicine 2011; 17: 1410-1422. doi:10.1038/nm.2538 DOI
- Libby P, Hansson G. From Focal Lipid Storage to Systemic Inflammation. J Am Coll Cardiol 2019; 74: 1594–1607. doi:10.1016/j.jacc.2019.07.061 DOI
- Poston R. Atherosclerosis: integration of its pathogenesis as a self-perpetuating propagating inflammation: a review. Cardiovasc Endocrinol Metab 2019; 8: 51-61. doi:10.1097/XCE.0000000000000172 DOI
- Schoenhagen P, Ziada RM, Kapadia SP, Crowe TD, Nissen SE, Tuzcu EM. Extent and direction of arterial remodeling in stable versus unstable coronary syndromes: an intravascular ultrasound study. Circulation 2000; 101: 598-603. pubmed.ncbi.nlm.nih.gov
- Jacobshagen C, Maier L. Pathophysiologie der chronischen Myokardischämie. Herz 2013; 38: 329-333. doi:10.1007/s00059-013-3790-6 DOI
- Halcox JP, Schenke WH, Zalos G, et al. Prognostic value of coronary vascular endothelial dysfunction. Circulation 2002; 106: 653-8. pubmed.ncbi.nlm.nih.gov
- Yusuf S, Hawken S, Ôunpuu S et al. Obesity and the risk of myocardial infarction in 27 000 participants from 52 countries: a case-control study. Lancet 2005; 366: 1640-9. PubMed
- McGill HC, McMahan A, Herderick EE, Zieske AW, Malcom GT, Tracy RE, Strong JP, for the pathobiological determinants of atherosclerosis in youth (PDAY) research group. Obesity accelerates the progression of coronary atherosclerosis in young men. Circulation 2002; 105: 2712-8. PubMed
- Lakka H-M, Lakka TA, Tuomilehto J, Salonen JT. Abdominal obesity is associated with increased risk of acute coronar events in men. Eur Heart J 2002; 23: 706-13. PubMed
- Bogers RP, Bemelmans WJ, Hoogenveen RT, et al. Association of overweight with increased risk of coronary heart disease partly independent of blood pressure and cholesterol levels: A meta-analysis of 21 cohort studies including more than 300 000 persons. Arch Intern Med 2007; 167: 1720-8. PubMed
- Rosengren A, Hawken S, Ôunpuu S, et al. Association of psychosocial risk factors with risk of acute myocardial infarction in 11 119 cases and 13 648 controls from 52 countries (the INTERHEART study): case-control study. Lancet 2004; 364: 953-62. PubMed
- Hemingway H, Marmot M. Psychosocial factors in the primary and secondary prevention of coronary heart disease: a systematic review. I: Yusuf S, Cairns JA, Camm AJ, Fallen EL, Gersh BJ, red. Evidence based cardiology. London: BMJ Books, 1998: 269-85.
- Yusuf S, Hawken S, Ounpuu S, et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet 2004; 364: 937-952. doi:10.1016/S0140-6736(04)17018-9 DOI
- Dhingra R, Vasan R. Age as a Cardiovascular Risk Factor. Med Clin North Am 2012; 96: 87-91. www.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). S3-Leitlinie Hausärztliche Risikoberatung zur kardiovaskulären Prävention. AWMF-Leitlinie Nr. 053-024, Stand 2016. register.awmf.org
- Deutsche Herzstiftung. Die koronare Herzkrankheit: Ursachen und Risiken. Zugriff 07.03.21. www.herzstiftung.de
- Anand S, Islam S, Rosengren A, et al. Risk factors for myocardial infarction in women and men: insights from the INTERHEART study. Eur Heart J 2008; 29: 932-940. doi:10.1093/eurheartj/ehn018 DOI
- Roncaglioni M, Santoro L, D'Avanzo B, et al . Role of Family History in Patients With Myocardial Infarction. Circulation 1992; 85: 2065-2072. pubmed.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). S3-Leitlinie Brustschmerz - DEGAM-Leitlinie für die primärärztliche Versorgung. AWMF-Leitlinie Nr. 053-023, Stand 2024. register.awmf.org
- Institut für Allgemeinmedizin, Universitätsmedizin Rostock. Marburger-Herz-Score. allgemeinmedizin.med.uni-rostock.de
- Haase R, Schlattmann P, Gueret P, et al. Diagnosis of obstructive coronary artery disease using computed tomography angiography in patients with stable chest pain depending on clinical probability and in clinically important subgroups: Meta-analysis of individual patient data. BMJ (Clinical research ed.) 2019; 365:l1945. pubmed.ncbi.nlm.nih.gov
- Achenbach S, Barkhausen J, Beer M, et al. Konsensusempfehlungen der DRG/DGK/DGPK zum Einsatz der Herzbildgebung mit Computertomographie und Magnetresonanztomographie. Kardiologe 2012; 6: 105-125. doi:10.1007/s12181-012-0417-8 DOI
- Stiefelhagen P. Kardiale Bildgebung bei KHK - Ischämiediagnostik oder Stenosendetektion?. CardioVasc 2020; 20: 16-17. doi:10.1007/s15027-020-3430-z DOI
- Lindner O, Rusche H, Schäfers M, et al. Aktuelle Konzepte der Myokardperfusionsszintigraphie. Dtsch Arztebl 2007; 104: A952-958. www.aerzteblatt.de
- Möllmann H, Leistner P, Schulze P, et al. Kommentar zu den Leitlinien (2019) der ESC zum chronischen Koronarsyndrom. Kardiologe 2020; 14: 482-491. doi:10.1007/s12181-020-00408-x DOI
- Arriba Modulbeschreibung "Kardiovaskuläre Prävention". Zugriff 15.03.21. arriba-hausarzt.de
- Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). Arriba. Zugriff 15.03.21. arriba-hausarzt.de
- Deutsche Gesellschaft für Prävention und Rehabilitation von Herz-Kreislauferkrankungen. Leitlinie körperliche Aktivität zur Sekundärprävention und Therapie kardiovaskulärer Erkrankungen. Stand 2009. www.dgpr.de
- Larcombe JH. Review: exercise based cardiac rehabilitation reduces all cause and cardiac mortality in coronary heart disease. Evid Based Med 2004; 9: 175. www.ncbi.nlm.nih.gov
- Hambrecht R, Walther C, Mobius-Winkler S, et al. Percutaneous coronary angioplasty compared with exercise training in patients with stable coronary artery disease: a randomized trial. Circulation 2004; 109: 1371-8. PubMed
- Iestra JA, Kromhout D, van der Schouw YT, Grobbee DE, Boshuizen HC and van Staveren WA. Effect size estimates of lifestyle and dietary changes on all-cause mortality in coronary artery disease patients: a systematic review. Circulation 2005; 112: 924-34. pubmed.ncbi.nlm.nih.gov
- Piepoli M, Hoes A, Agewall S, et al. 2016 European Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J 2016; 37: 2315-2381. academic.oup.com
- Deutsche Gesellschaft für Prävention und Rehabilitation von Herz-Kreislauf-Erkrankungen. S3-Leitlinie Kardiologische Rehabilitation im deutschsprachigen Raum Europas Deutschland, Österreich, Schweiz (D-A-CH). AWMF-Leitlinie Nr. 133-001, Stand 2020. register.awmf.org
- Stead LF, Buitrago D, Preciado N, Sanchez G, Hartmann-Boyce J, Lancaster T. Physician advice for smoking cessation. Cochrane Database of Systematic Reviews 2013, Issue 5. Art. No.: CD000165. pubmed.ncbi.nlm.nih.gov
- Deutsche Gesellschaft für Suchtforschung und Suchttherapie. Rauchen und Tabakabhängigkeit: Screening, Diagnostik und Behandlung. AWMF-Leitlinie 076-006. Stand 2021. www.awmf.org
- Whooley MA, de Jonge P, Vittinghoff E, et al. Depressive symptoms, health behaviors, and risk of cardiovascular events in patients with coronary heart disease. JAMA 2008; 300: 2379-88. PubMed
- European Society of Cardiology. Guidelines for Management of Atrial Fibrillation. Stand 2024. www.escardio.org
- Parhofer K. LDL: Je niedriger, desto besser. MMW - Fortschritte der Medizin 2019; 19: 43-44. doi:10.1007/s15006-019-1060-0 DOI
- Arzneimittelkommission der deutschen Ärzteschaft. Leitfaden „Medikamentöse Cholesterinsenkung zur Vorbeugung kardiovaskulärer Ereignisse". Stand 2023. www.akdae.de
- Koskinas et al. Effect of statins and non-statin LDL-lowering medications on cardiovascular outcomes in secondary prevention: a meta-analysis of randomized trials. European Heart Journal (2017) 0, 1–9. boris.unibe.ch
- Hirnblutungen durch zu niedriges LDL? Neurology 2019;92:1-9. www.esanum.de
- Leutner M, et al. Diagnosis of osteoporosis in statin-treated patients is dose-dependent. Ann Rheum Dis 2019;78:1706–1711. ard.bmj.com
- Jende, et al. Association of Serum Cholesterol Levels With Peripheral Nerve Damage in Patients With Type 2 Diabetes. JAMA Network Open 2019;2(5):e194798. pubmed.ncbi.nlm.nih.gov
- Caughey, et al. Association of Statin Exposure With Histologically Confirmed Idiopathic Inflammatory Myositis in an Australian Population. JAMA Intern Med. jamanetwork.com
- Naci H, et al. Comparative Tolerability and Harms of Individual Statins. Circulation 2013. www.ahajournals.org
- Mach F, Baigent C, Catapano A, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J 2020; 41: 111-188. doi:10.1093/eurheartj/ehz455 academic.oup.com
- Johannesen C, Langsted A, Mortensen M, Nordestgaard M. Association between low density lipoprotein and all cause and cause specific mortality in Denmark: prospective cohort study. BMJ 2020;371:m4266. www.bmj.com
- Schmidt A, Pearce L, Wilkins J, et al. PCSK9 monoclonal antibodies for the primary and secondary prevention of cardiovascular disease. Cochrane Database Sys Rev 2017; 4: CD011748.. doi:10.1002/14651858.cd011748.pub2 DOI
- Mühleck F, Laufs U. Primärprävention der koronaren Herzkrankheit. Herz 2020; 45: 39-49. doi:10.1007/s00059-019-04873-3 DOI
- Nissen S, Lincoff A, Brennan D, et al. Bempedoic Acid and Cardiovascular Outcomes in Statin-Intolerant Patients. N Engl J Med 2023; 388: 1353-1364. doi:10.1056/NEJMoa2215024 DOI
- Nissen SE, et al. Bempedoic Acid and Cardiovascular Outcomes in Statin-Intolerant Patients. N Engl J Med 2023. www.nejm.org
- Fox K, et al. Ivabradine for patients with stable coronary artery disease and left-ventricular systolic dysfunction (BEAUTIFUL): a randomised, double-blind, placebo-controlled trial. Lancet 2008 Sep 6;372(9641):807-16. pubmed.ncbi.nlm.nih.gov
- Holmes D, Taggart D. Revascularization in stable coronary artery disease: a combined perspective from an interventional cardiologist and a cardiac surgeon. Eur Heart J 2016; 37: 1873–1882. doi:10.1093/eurheartj/ehw044 DOI
- Stergiopoulos K, Boden W, Hartigan P, et al. Percutaneous Coronary Intervention Outcomes in Patients With Stable Obstructive Coronary Artery Disease and Myocardial Ischemia A Collaborative Meta-analysis of Contemporary Randomized Clinical Trials JAMA Intern Med. 2014;174(2):232-240. www.ncbi.nlm.nih.gov
- Sedlis SP, Hartligan PM, Teo KK, et al. Effect of PCI on long-term survival of patients with stable ischemic heart disease. N Engl J Med. 2015 November; 372:20. 1937-1946. www.ncbi.nlm.nih.gov
- Bangalore S, Maron D, Stone G, et al. Routine Revascularization Versus Initial Medical Therapy for Stable Ischemic Heart Disease - A Systematic Review and Meta-Analysis of Randomized Trials. Circulation 2020; 142: 841-857. doi:10.1161/CIRCULATIONAHA.120.048194 DOI
- Boden W, O'Rourke R, Teo K, et al, for the COURAGE Trial Research Group. Optimal medical therapy with or without PCI for stable coronary disease. N Engl J Med 2007; 356: 1503-16. PubMed
- Maron D, Hochman J, Reynolds H, et al. Initial Invasive or Conservative Strategy for Stable Coronary Disease. N Engl J Med 2020; 382: 1395-1407. doi:10.1056/NEJMoa1915922 DOI
- Weintraub W, Spertus J, Kolm P, for the COURAGE Trial Research Group. Effect of PCI on quality of life in patients with stable coronary disease. N Engl J Med 2008; 359: 677-687. doi:10.1056/NEJMoa072771 DOI
- Wijeysundera HC, Nallamothu BK, Krumholz HM, et al. Meta-analysis: Effects of percutaneous coronary intervention versus medical therapy on angina relief. Ann Intern Med 2010; 152: 370-9. pubmed.ncbi.nlm.nih.gov
- Al-Lamee R, Thompson D, Dehbi H, et al. Percutaneous coronary intervention in stable angina (ORBITA): a double-blind, randomised controlled trial. Lancet 2018; 391: 31-40. pubmed.ncbi.nlm.nih.gov
- Albuquerque L, Gomes W. ORBITA Trial: Redefining the Role of Intervention in the Treatment of Stable Coronary Disease? Braz J Cardiovasc Surg 2018; 3: 3-5. doi:10.21470/1678-9741-2017-0243 DOI
- Neumann F, Sousa-Uva M, Ahlsson A, et al. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J ; 40: 87-165. doi:10.1093/eurheartj/ehy394 DOI
- Kureshi F, Jones P, Buchanan D, Abdallah M, Spertus S. Variation in patients’ perceptions of elective percutaneous coronary intervention in stable coronary artery disease: cross sectional studyBMJ 2014;349:g5309. www.bmj.com
- Goff S, Mazor K, Ting H, Kleppel R, Rothberg M. How Cardiologists Present the Benefits of Percutaneous Coronary Interventions to Patients With Stable Angina A Qualitative Analysis JAMA Intern Med. 2014 Oct; 174(10):1614-21. www.ncbi.nlm.nih.gov
- Rothberg M, Scherer L, Kashef M, et al. The Effect of Information Presentation on Beliefs About the Benefits of Elective Percutaneous Coronary Intervention JAMA Intern Med 2014 Oct;174(10):1623-9. www.ncbi.nlm.nih.gov
- Weintraub WS, Grau-Sepulveda MV, Weiss JM, et al. Comparative effectiveness of revascularization strategies. N Engl J Med 2012; : doi:10.1056/NEJMoa1110717. DOI
- Hlatky MA, Boothroyd DB, Bravata DM, et al. Coronary artery bypass surgery compared with percutaneous coronary interventions for multivessel disease: a collaborative analysis of individual patient data from ten randomised trials. Lancet 2009; 373: 1190-7. PubMed
- Sipahi I, Akay MH, Dagdelen S, et al. Coronary artery bypass grafting vs percutaneous coronary intervention and long-term mortality and morbidity in multivessel disease. Metaanalysis of randomized clinical trials of the arterial grafting and stenting era. JAMA 2013. doi:10.1001/jamainternmed.2013.12844 DOI
- Deutsche Gesellschaft für Kardiologie. ESC Pocket Guidelines. Management der stabilen koronaren Herzkrankheit (KHK), Version 2013. leitlinien.dgk.org
- Christensen DM, Schjerning A-M, Smedegaard L, et al. Long-term mortality, cardiovascular events, and bleeding in stable patients 1 year after myocardial infarction: d Danish nationwide study. Europ Heart J 2023;44:488-498. pubmed.ncbi.nlm.nih.gov
- Thrane PG, Olesen KKW, Thim T, et al. Ten-year mortality after ST-segment elevation myocardial infarction compared to the general population. J Am Coll Cardiol 2024;83:2615-25. pubmed.ncbi.nlm.nih.gov
- Der Hausarzt digital. Neues DMP KHK. www.hausarzt.digital
- Gemeinsamer Bundesausschuss. DMP für Patienten mit koronarer Herzkrankheit aktualisiert, 22.11.19. Zugriff 18.03.21. www.g-ba.de
- Park DW, Kang DY, Ahn JM, et al. Routine functional testing or standard care in high-risk patients after PCI. N Engl J Med 2022;387:905-915. www.nejm.org
- Kim H, Kang DY, Lee J, et al. Routine stress testing in diabetic patients after percutaneous coronary intervention: the POST-PCI trial. Europ Heart J 2024; 45:653-665. pubmed.ncbi.nlm.nih.gov
Dieser Artikel wird Ihnen bereitgestellt von Deximed.
Lesen Sie hier den vollständigen Originalartikel.
Die Inhalte auf team-praxis.de stellen keine Empfehlung bzw. Bewerbung der beschriebenen Methoden, Behandlungen oder Arzneimittel dar. Sie ersetzen nicht die fachliche Beratung durch eine*n Ärzt*in oder Apotheker*in und dürfen nicht als Grundlage für eine eigenständige Diagnose und Behandlung verwendet werden. Konsultieren Sie bei gesundheitlichen Fragen oder Beschwerden immer Ihre Ärztin oder Ihren Arzt!
Lesen Sie dazu mehr in unseren Haftungshinweisen.