Kompressionstherapie und Wundversorgung
Kompressionstherapie und Wundversorgung
Dieser Artikel wird Ihnen bereitgestellt von Deximed. Mehr erfahren
Allgemeine Informationen zur Kompressionstherapie
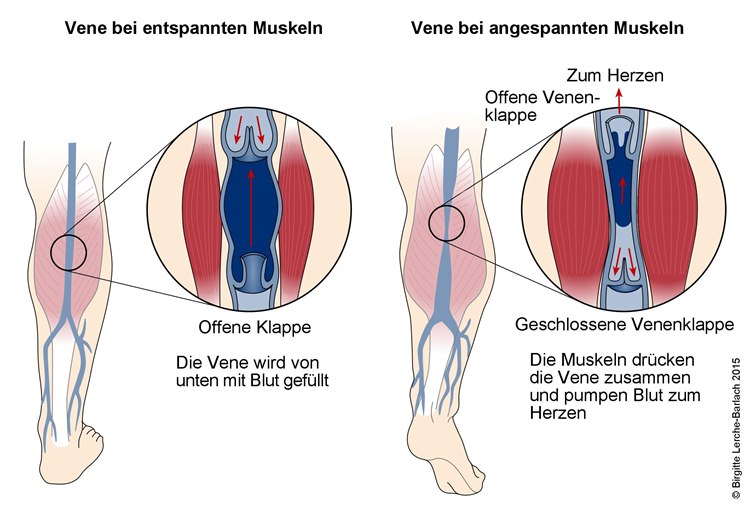
- Sog. venöse Beingeschwüre können auftreten, wenn das Blut nur schwer aus den Beinen zum Herzen zurückgepumpt werden kann. Die Beine können dann anschwellen, die Haut wird verletzlich, sodass es leichter zu Wundbildungen kommt. Bei einer schlechteren Durchblutung ist auch die Wundheilung beeinträchtigt.
- Die Kompression unterstützt den Transport des venösen Bluts aus den Unterschenkeln, sodass die Schwellung schneller zurückgeht.
- Bewegung regt die Durchblutung an, Spaziergänge und Fußgymnastik sind also sehr vorteilhaft.
- Um die Schwellung des Beins zu reduzieren, können Sie das Bein auf einem Hocker hochlagern.
- Im Anschluss an die Kompressionstherapie sollten Sie Kompressionsstrümpfe tragen, um Rückfällen vorzubeugen.
Kompression als Dauerverband
- Heutzutage kommt meist eine Dauerkompression im Mehrlagensystem zum Einsatz.
- Zum Schutz der Haut wird zunächst ein nicht komprimierender Innenverband aus Baumwolle angelegt, darauf werden zum Schutz von Problemzonen Polster platziert, dann wird das Bein mit verschiedenen Binden gewickelt, wobei in der letzten Lage oft eine selbsthaftende Binde verwendet wird.
- Der Kompressionsverband sollte 1–2 Wochen lang angewendet werden.
Kompression als Wechselverband
- Bei der täglich neu angelegten Kompression wird der Verband tagsüber getragen, wobei das Bein jeden Morgen mit einer sog. Kurzzugbinde gewickelt und jeden Abend wieder abgewickelt wird.
- Die Wicklung wird durch Pflegepersonal vorgenommen, da es sehr schwierig ist, einen Kompressionsverband selbst korrekt zu wickeln.
- Die Binde wird um den gesamten Unterschenkel gewickelt, wobei der Verband am Zehenansatz beginnt und unter Einbeziehung der Ferse bis knapp unterhalb des Knies reicht. Der Kompressionsgrad ist unten am größten und nimmt nach oben hin allmählich ab.
Beinschwellung bei unzureichender Kompression
- Bei stark geschwollenen Beinen kann zusätzlich eine luftgefüllte Manschette zur sogenannten intermittierenden pneumatischen Kompression eingesetzt werden. Diese Manschette wird täglich für einige Stunden angewendet. Allerdings sollten solche Kompressionsmanschetten nicht auf Mehrlagenverbänden zur Dauertherapie eingesetzt werden, da der Kompressionsgrad dadurch zu hoch werden und es zu Druckverletzungen kommen kann.
Prinzipien der Wundversorgung
Wundreinigung
- Bei jedem Verbandswechsel sollte die Wunde gereinigt werden, z. B. mit einer feuchten Kompresse, einem sterilen Instrument oder steriler wirkstofffreier Wundspüllösung.
- Wenn das abgestorbene Gewebe durch die mechanische Wundreinigung nicht ausreichend entfernt werden kann, kann es chirurgisch abgetragen werden.
- Eine Stunde bevor die Wundbeläge entfernt werden, wird eine lokalanästhetisch wirkende Salbe direkt auf die Wunde aufgetragen. Alternativ können Sie ein Schmerzmittel einnehmen.
- Bei Anzeichen einer Infektion können antiseptische Lösungen eingesetzt werden.
Wundversorgung und Wundverband
- In der modernen Wundbehandlung werden verschiedene Arten von Wundauflagen verwendet. Diese sollen ein feuchtes Wundmilieu erhalten und die Wunde vor Verunreinigung, bakterieller Besiedlung und traumatischen Einflüssen schützen.
- Die passende Wundauflage wird individuell ausgewählt.
- Die Häufigkeit der Verbandswechsel richtet sich nach der Wunde und den Bedürfnissen der Patient*innen. Wundauflagen sollen gewechselt werden, wenn sie keine Flüssigkeit mehr absorbieren und zu lecken anfangen.
- Manche Wundverbände können auch beim Duschen getragen werden.
- Einige Produkte zur Wundversorgung bewirken gleichzeitig eine Schmerzlinderung.
Die Haut um die Wunde
- Pflegen Sie Ihre Haut sorgfältig, und cremen sie die Beine regelmäßig mit Feuchtigkeitscreme ein.
- Die Haut am Wundrand wird zusätzlich geschützt, z. B. mit speziellen Verbänden oder durch Eincremen mit Zinksalbe.
Allgemeines
- Bei Übergewicht ist Gewichtsabnahme sehr zu empfehlen.
- Achten Sie auf eine ausgewogene und gesunde Ernährung!
- Regelmäßige körperliche Bewegung ist hilfreich. Auch Gehübungen und Fußgymnastik werden empfohlen.
- Vermeiden Sie längeres Stehen oder Sitzen!
- Das regelmäßige Hochlagern der Beine beugt Schwellungen vor.
- Auch das Tragen von Kompressionsstrümpfen wirkt vorbeugend.
Abbildungen
Autorin
- Martina Bujard, Wissenschaftsjournalistin, Wiesbaden
Quellen
Literatur
Dieser Artikel basiert auf dem Fachartikel Ulcus cruris venosum. Nachfolgend finden Sie die Literaturliste aus diesem Dokument.
- Lohnstein M, Eras J, Hammerbacher C. Der Prüfungsguide Allgemeinmedizin - 4. Auflage. Augsburg: Wißner-Verlag, 2022.
- Deutsche Gesellschaft für Phlebologie und Lymphologie e.V. S2K-Leitlinie Diagnostik und Therapie des Ulcus cruris venosum. Registernummer 037 - 009, Stand 2024. register.awmf.org
- Lurie F, Passman M, Meisner M, et al. The 2020 update of the CEAP classification system and reporting standards. J Vasc Surg Venous Lymphat Disord. 2020;8(3):342–52. pubmed.ncbi.nlm.nih.gov
- Engelberger R, Kern P, Ney B, et al. Chronisch-venöse Insuffizienz. Swiss Medical Forum 2016; 16: 337-343. medicalforum.ch
- Heyer K, Herberger K, Protz K, et al. Epidemiology of chronic wounds in Germany: analysis of statutory health insurance data. Wound Repair Regen. 2016;24(2):434–42. pubmed.ncbi.nlm.nih.gov
- Mills JL, Armstrong DG. Chronic venous insufficiency. BMJ Best practice, Last updated: 22 Jun 2023, letzter Zugriff 30.09.2023. bestpractice.bmj.com
- Dissemond J. Erfurt-Berge C.Deutsche Dermatologische Gesellschaft . Systemische Therapien des Ulcus cruris. 2018 onlinelibrary.wiley.com
- Gabriel A. Vascular ulcers. Medscape, last updated Aug 17, 2021, letzter Zugriff 20.9.23. emedicine.medscape.com
- Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen, Robert Koch-Institut . Definitionen nosokomialer Infektionen für die Surveillance im Krankenhaus-Infektions- Surveillance-System (KISS-Definitionen), Berlin 2017 www.nrz-hygiene.de
- Deutsche Gesellschaft für Wundheilung und Wundbehandlung e. V. S3-Leitlinie Lokaltherapie schwerheilender und/oder chronischer Wunden aufgrund von peripherer arterieller Verschlusskrankheit, Diabetes Mellitus oder chronischer venöser Insuffizienz. AWMF-Leitlinie Nr. 091-001, Stand 2023. register.awmf.org
- Simon DA, Dix FP, McCollum CN. Management of veous leg ulcers. BMJ 2004; 328: 1358-62. www.ncbi.nlm.nih.gov
- Raju S, Neglén P. Clinical practice. Chronic venous insufficiency and varicose veins. N Engl J Med 2009; 360: 2319-27. New England Journal of Medicine
- Deutsche Gesellschaft für Phlebologie. S2k-Leitlinie Medizinische Kompressionstherapie der Extremitäten mit Medizinischem Kompressionsstrumpf (MKS), Phlebologischem Kompressionsverband (PKV) und Medizinischen adaptiven Kompressionssystemen (MAK). AWMF-Leitlinie Nr. 037-005, Stand 2018. register.awmf.org
- Wilcox JR, Carter MJ, Covington S. Frequency of debridements and time to heal: a retrospective cohort study of 312 744 wounds. JAMA Dermatol. 2013;149(9):1050–8. pubmed.ncbi.nlm.nih.gov
- Rüttermann M, Maier-Hasselmann A, Nink-Grebe B, Burckhardt M. Clinical Practice Guideline. Local treatment of chronic wounds in patients with peripheral vascular disease, chronic venous insufficiency and diabetes. Dtsch Arztebl Int 2013. www.aerzteblatt.de
- Han G, Ceilley R. Chronic Wound Healing: A Review of Current Management and Treatments. Adv Ther. 2017; 34(3): 599–610. www.ncbi.nlm.nih.gov
- Stozek S, Markus PM. Wunde und Wundmanagement. In: Becker, H, Markus PM. Allgemein- und Viszeralchirurgie I, Elsevier Urban und Fischer Verlag, München, 2015.
- Armstron DG, Mer AJ. Basic principles of wound management. UpToDate, last updated: Jun 09, 2022. www.uptodate.com
- Vermeulen H, van Hattem JM, Storm-Versloot MN, Ubbink DT. Topical silver for treating infected wounds. Cochrane Database Syst Rev. 2007. www.cochranelibrary.com
- Gesellschaft Deutschsprachiger Lymphologen (GDL). Diagnostik und Therapie der Lymphödeme. AWMF-Leitlinie Nr. 058-001. S2k, Stand 2017. (abgelaufen) register.awmf.org
- O'Meara S, Al-Kurdi D, Ologun Y, et al. Antibiotics and antiseptics for venous leg ulcers. Cochrane Database Syst Rev. 2014. 10;1:CD003557. doi: 10.1002/14651858.CD003557.pub5 DOI
- Gohel MS, Heatley F, Liu X, et al. A randomized trial of early endovenous ablation in venous ulceration. N Engl J Med. 2018;378(22):2105–14. pubmed.ncbi.nlm.nih.gov
- Deutsche Dermatologische Gesellschaft. S1-Leitlinie Stationäre dermatologische Rehabilitation. AWMF-Leitlinie Nr. 013-083, Stand 2020. register.awmf.org
- Raffetto JD, Ligi D, Maniscalco R, et al. Why venous leg ulcers have difficulty healing: overview on pathophysiology, clinical consequences, and treatment. J Clin Med. 2020;10(1):29. pubmed.ncbi.nlm.nih.gov
- Abbade LP, Lastória S. Venous ulcer: epidemiology, physiopathology, diagnosis and treatment. Int J Dermatol 2005; 44: 449-56. PubMed
- Nelson EA, Bell-Syer SEM. Compression for preventing recurrence of venous ulcers. Cochrane Database of Systematic Reviews 2014, Issue 9. Art. No.: CD002303. DOI: 10.1002/14651858.CD002303.pub3. DOI
- Mosti G, Cavezzi A, Massimetti G, et al. Recalcitrant venous leg ulcers may heal by outpatient treatment of venous disease even in the presence of concomitant arterial occlusive disease. Eur J Vasc Endovasc Surg. 2016;52(3):385–91. pubmed.ncbi.nlm.nih.gov
Dieser Artikel wird Ihnen bereitgestellt von Deximed.
Lesen Sie hier den vollständigen Originalartikel.
Die Inhalte auf team-praxis.de stellen keine Empfehlung bzw. Bewerbung der beschriebenen Methoden, Behandlungen oder Arzneimittel dar. Sie ersetzen nicht die fachliche Beratung durch eine*n Ärzt*in oder Apotheker*in und dürfen nicht als Grundlage für eine eigenständige Diagnose und Behandlung verwendet werden. Konsultieren Sie bei gesundheitlichen Fragen oder Beschwerden immer Ihre Ärztin oder Ihren Arzt!
Lesen Sie dazu mehr in unseren Haftungshinweisen.



